【基礎知識】認識鼻竇解剖構造
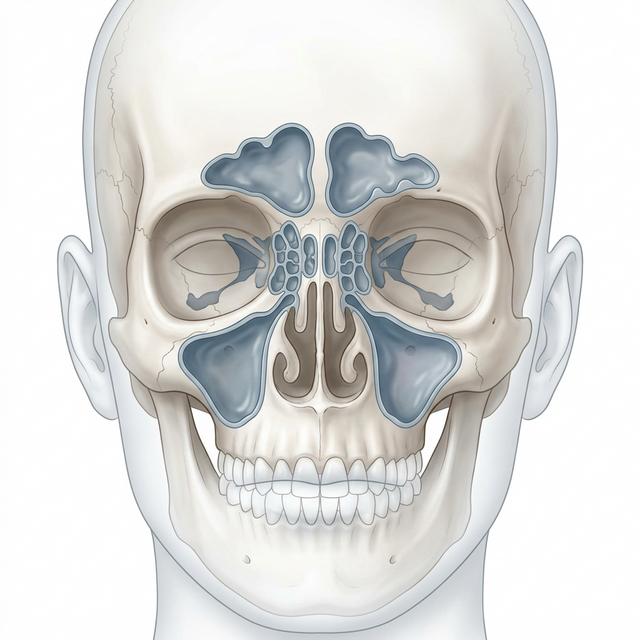
我們的臉部骨骼內有四個主要的空腔,統稱為鼻竇 (Paranasal sinuses),它們與鼻腔相通,負責減輕頭骨重量、調節吸入空氣的溫濕度,並協助發聲共鳴:
- 1. 額竇 (Frontal Sinus):位於前額眼睛上方。
- 2. 篩竇 (Ethmoid Sinus):位於兩眼中間,由許多小氣室組成。
- 3. 蝶竇 (Sphenoid Sinus):位於鼻腔最深處,靠近頭顱中心。
- 4. 上頷竇 (Maxillary Sinus):位於兩側臉頰,是體積最大的鼻竇。
為什麼會長鼻息肉? 當鼻黏膜遭受長期的發炎刺激(如第二型發炎反應),上皮組織會水腫並如水球般向外突出,最終形成鼻息肉(Nasal Polyps)。這些息肉最常從篩竇或中鼻道長出,阻塞鼻竇的開口,導致流膿鼻涕、嗅覺喪失與臉部脹痛。
【核心機制】發炎路徑的精準攔截
傳統的類固醇與內視鏡鼻竇手術(ESS)猶如「除草」,但若土壤的發炎體質不改,息肉極易春風吹又生。生物製劑則是「改變土壤」的標靶武器,直接阻斷發炎的源頭:
- 1阻斷 IL-4 / IL-13 路徑: 透過結合受體(如 Dupilumab),瞬間煞車嗜酸性球的召集與杯狀細胞的過度增生,直接縮小息肉體積。
- 2抑制 IL-5 路徑: 針對血液與組織中嗜酸性球(Eosinophils)數量異常升高的患者,直接阻斷其存活與成熟(如 Mepolizumab)。
- 3抗 IgE 策略: 針對過敏體質強烈、游離 IgE 指數偏高的患者,從上游攔截過敏反應(如 Omalizumab)。
【臨床實務】何時該啟動生物製劑?
在台灣的臨床實務與健保框架下,功能性內視鏡鼻竇手術(FESS)仍然是首選的標準介入方案。然而,根據最新共識,若患者出現以下難治型特徵,即可考慮將生物製劑納入治療演算法:
- 已經過完善的內科保守治療(如含類固醇的鼻鹽水沖洗、短程口服類固醇、抗生素)。
- 曾接受過至少一次以上的功能性內視鏡鼻竇手術(FESS),息肉卻仍頑固復發。
- 合併有嚴重氣喘 (Severe Asthma) 或阿斯匹靈加重型呼吸道疾病 (AERD)。
- 具備第二型發炎的生物標記:如高嗜酸性球計數 (Eosinophil count)、特異性 IgE 偏高等。
臨床決策: 對於復發性 CRSwNP,應視為一種「系統性免疫疾病」而非單純的局部組織增生,生物製劑的介入能顯著改善嗅覺喪失與鼻塞,大幅減少反覆手術的需求。
慢性鼻竇炎合併鼻息肉 (CRSwNP) 治療流程
【陳醫師的臨床意見】與疾病和平共處
陳醫師的實務觀察:
作為有內科經驗目前在耳鼻喉科訓練的醫師,我經常看到患者因為害怕頻繁開刀而選擇「隱忍」鼻塞與失去嗅覺的痛苦。現在的醫學已經從「切割」進步到「精準調節」。
如果您是手術後仍不斷復發的「苦主」,請不要灰心。建議您下次就診時,可以向醫師詢問抽血檢查「嗜酸性球」與「IgE」指數,讓我們判斷您是否屬於第二型發炎體質,這將是決定您是否適用生物製劑這項新武器的關鍵數據!
【FAQ 快速問答】解析
Q1打生物製劑,息肉的復發率能降低多少?是否有具體數據 (Metrics)?
根據臨床試驗數據,使用生物製劑(如 Dupilumab)治療 24 週後,患者的鼻息肉總分(NPS)與鼻塞嚴重度(NCS)均有具備統計學意義的顯著下降。多數患者能成功避免再次手術的命運,嗅覺恢復的比例也遠高於單純手術組。
Q2這是一種長期維護 (Maintenance) 還是可以停藥的治療?
目前生物製劑被視為一種「疾病調節劑 (Disease modifier)」。如同控制高血壓,一開始需要定期施打(通常為每兩週到四週一次皮下注射)。未來是否能完全停藥仍需更多長期數據支持,但對難治型患者而言,它能提供極長的無症狀期 (Symptom-free period)。
Q3在台灣,健保 (NHI) 有給付這項治療嗎?
生物製劑造價不菲。目前台灣健保主要將其給付於「嚴重的嗜酸性白血球型氣喘」或「重度異位性皮膚炎」。純粹因「鼻息肉」而申請健保給付門檻極高,常常需要專案審查或是自費使用。建議由專業醫師根據您的抽血報告進行全面評估與建議。
【Take Home Message】
- • 慢性鼻竇炎合併鼻息肉(CRSwNP)若伴隨氣喘,多屬「第二型發炎反應」,復發率極高。
- • 最新 ARIA 共識明確定位:生物製劑是針對「手術失敗」或「難治型」患者的精準標靶治療。
- • 透過抽血檢驗生物標記(如嗜酸性球、IgE),可量身打造最合適的單株抗體,從根本改善生活品質。
